Astrocitoma difuso: síntomas, diagnóstico y tratamiento
Introducción
El astrocitoma difuso es un tumor primario del sistema nervioso central que se origina a partir de células gliales astrocíticas. Pertenece al grupo de los gliomas infiltrativos y se caracteriza por un crecimiento lento a moderado, una infiltración difusa del tejido cerebral circundante y una evolución clínica variable. A diferencia de los tumores astrocíticos de alto grado, los astrocitomas difusos suelen presentar una menor agresividad biológica, aunque mantienen la posibilidad de progresar con el tiempo.
Este artículo ofrece una visión objetiva del astrocitoma difuso, incluyendo sus características biológicas, su presentación clínica, los principios diagnósticos y los enfoques terapéuticos actuales, de acuerdo con los estándares contemporáneos de la neuro-oncología.
¿Qué es el astrocitoma difuso?
El astrocitoma difuso es un tumor astrocítico infiltrativo que tradicionalmente se clasifica como grado 2 según la Organización Mundial de la Salud (OMS). En la clasificación actual de los tumores del sistema nervioso central de la OMS, los astrocitomas difusos se definen principalmente por su perfil molecular, en particular por la presencia de una mutación en el gen IDH.
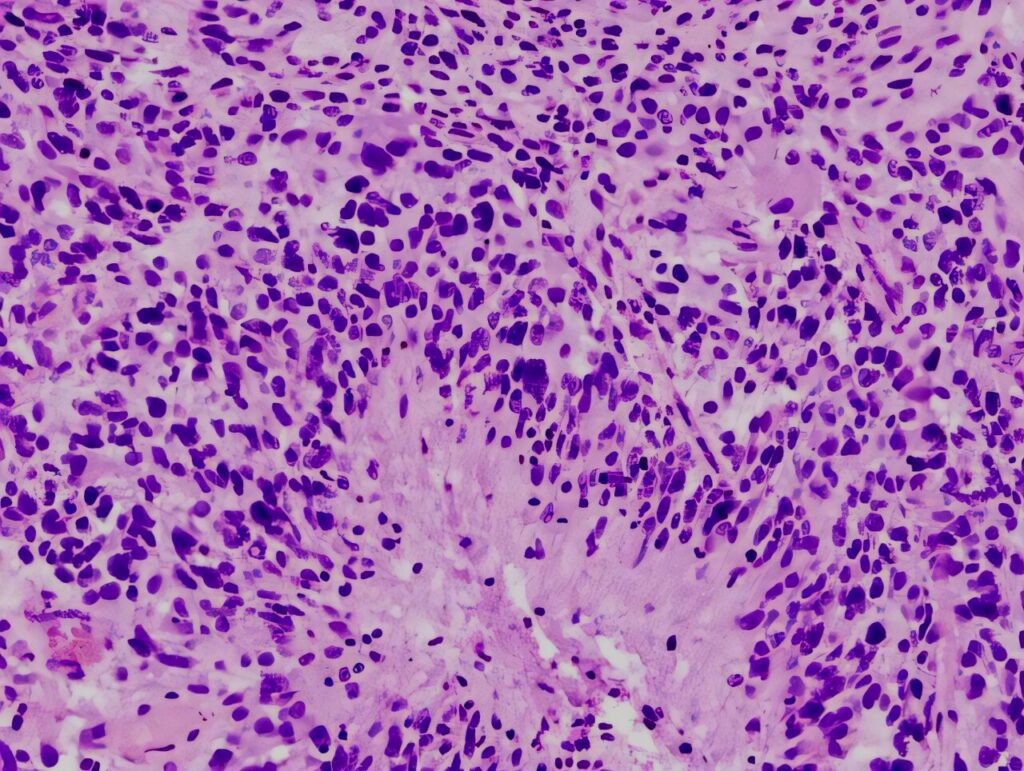
Desde el punto de vista histológico, los astrocitomas difusos muestran un aumento de la celularidad y atipia nuclear, pero carecen de las características definitorias de los tumores de mayor grado, como la necrosis o la proliferación microvascular. Las células tumorales infiltran el tejido cerebral normal, lo que dificulta la resección quirúrgica completa.
Los astrocitomas difusos aparecen con mayor frecuencia en adultos jóvenes y de mediana edad y suelen localizarse en los hemisferios cerebrales, especialmente en los lóbulos frontal y temporal.
Causas y factores de riesgo
La causa exacta del astrocitoma difuso no se conoce por completo. La mayoría de los casos se presentan de forma esporádica y no se asocian a factores ambientales o de estilo de vida identificables.
Los factores de riesgo reconocidos incluyen el aumento de la edad y la presencia de síndromes genéticos raros de predisposición al cáncer. La exposición previa a radiación ionizante que afecte al cerebro se ha asociado a un mayor riesgo de desarrollo de gliomas, aunque esta situación es poco frecuente.
A nivel molecular, los astrocitomas difusos están impulsados por alteraciones genéticas tempranas que afectan al metabolismo celular y a la regulación del crecimiento, especialmente mutaciones en el gen IDH. Estas características moleculares desempeñan un papel central en la clasificación tumoral y en el pronóstico.
Síntomas del astrocitoma difuso
Los síntomas del astrocitoma difuso se desarrollan de forma gradual y con frecuencia están presentes durante meses o años antes del diagnóstico. Las manifestaciones clínicas dependen de la localización del tumor, su tamaño y el grado de infiltración.
Los síntomas más comunes incluyen cefalea, crisis epilépticas, que a menudo constituyen el síntoma inicial, dificultades cognitivas o de memoria y cambios sutiles en el comportamiento o la personalidad. Pueden aparecer déficits neurológicos focales cuando el tumor afecta a regiones cerebrales funcionalmente críticas.
En comparación con los gliomas de alto grado, la progresión de los síntomas en el astrocitoma difuso suele ser más lenta, aunque el deterioro neurológico puede producirse como consecuencia del crecimiento tumoral o del edema cerebral asociado.
Diagnóstico del astrocitoma difuso
El diagnóstico se basa en la integración de los hallazgos clínicos, la neuroimagen, la evaluación histopatológica y el análisis molecular.
La resonancia magnética (RM) es la principal herramienta diagnóstica. Los astrocitomas difusos suelen presentarse como lesiones sin realce con contraste o con realce mínimo, generalmente hiperintensas en secuencias T2 y FLAIR. El efecto de masa y el edema circundante suelen ser menos pronunciados que en los tumores de mayor grado.
El diagnóstico definitivo requiere el examen histológico del tejido tumoral obtenido mediante resección quirúrgica o biopsia estereotáxica. El estudio histopatológico confirma el origen astrocítico y descarta características asociadas a grados tumorales más altos.
El perfil molecular es esencial para la clasificación y la estimación pronóstica. Los marcadores moleculares clave incluyen el estado mutacional de IDH, la pérdida de ATRX y las mutaciones de TP53. Estas características distinguen al astrocitoma difuso de otros subtipos de gliomas y orientan el manejo clínico.
Opciones de tratamiento del astrocitoma difuso
El manejo del astrocitoma difuso se individualiza y depende de la localización tumoral, la edad del paciente, el estado neurológico y las características moleculares.
- Neurocirugía
La resección quirúrgica suele ser el tratamiento inicial cuando es factible. Los objetivos de la cirugía incluyen la extirpación máxima y segura del tumor, el alivio de los síntomas y la obtención de tejido para el análisis histológico y molecular.
Dado que los astrocitomas difusos infiltran el tejido cerebral circundante, la resección completa no suele ser posible. La extensión de la resección debe equilibrarse con el riesgo de deterioro neurológico, especialmente cuando el tumor afecta a áreas cerebrales elocuentes.
- Radioterapia
La radioterapia puede incorporarse al tratamiento del astrocitoma difuso en situaciones clínicas seleccionadas, como la progresión tumoral, la presencia de enfermedad residual tras la cirugía o la existencia de factores de mayor riesgo basados en criterios clínicos o moleculares. La indicación y el momento de inicio de la radioterapia se determinan de forma individualizada y pueden variar según la edad del paciente, el estado neurológico y las consideraciones a largo plazo.
La radioterapia externa fraccionada convencional sigue siendo el enfoque más utilizado. Las técnicas modernas de planificación, como la radioterapia de intensidad modulada y la radioterapia guiada por imagen, se emplean para optimizar la distribución de la dosis y limitar la irradiación del tejido cerebral sano circundante.
La terapia con protones puede considerarse en casos seleccionados, especialmente cuando es prioritario reducir la dosis de radiación en estructuras cerebrales normales adyacentes.
Independientemente de la modalidad utilizada, la planificación de la radioterapia en el astrocitoma difuso busca equilibrar el control eficaz de la enfermedad con la preservación de la función neurológica, dado el curso clínico habitualmente prolongado de la enfermedad.
- Tratamiento sistémico
Las opciones de tratamiento sistémico pueden incluir quimioterapia, según los factores clínicos y moleculares. Los agentes alquilantes se utilizan con frecuencia cuando está indicado el tratamiento sistémico.
El papel y el momento de inicio del tratamiento sistémico se determinan caso por caso, reflejando el comportamiento clínico variable del astrocitoma difuso.
Manejo a largo plazo y seguimiento
Dada la posibilidad de progresión lenta y de transformación maligna, el seguimiento a largo plazo mediante evaluaciones clínicas periódicas y estudios de imagen constituye un componente esencial del manejo.
Diferencias entre el astrocitoma difuso y el glioblastoma
El astrocitoma difuso y el glioblastoma son ambos tumores astrocíticos, pero difieren de manera fundamental en su comportamiento biológico, sus características moleculares y su evolución clínica.
El astrocitoma difuso es un tumor de bajo grado con mutación en IDH, caracterizado por un crecimiento más lento y una mayor supervivencia global. En contraste, el glioblastoma es un tumor astrocítico de grado 4 según la OMS, habitualmente IDH no mutado, con progresión rápida, necrosis extensa y marcada proliferación microvascular.
También existen diferencias en las características de imagen. Los astrocitomas difusos suelen mostrar un realce con contraste mínimo o ausente, mientras que los glioblastomas presentan típicamente lesiones con realce en anillo, necrosis central y un edema circundante significativo.
Desde el punto de vista clínico, el astrocitoma difuso puede permanecer estable durante períodos prolongados, aunque conlleva un riesgo de progresión a enfermedad de mayor grado con el tiempo. El glioblastoma, por el contrario, muestra un comportamiento clínico agresivo desde el inicio.
Estas diferencias son fundamentales para el diagnóstico, la planificación terapéutica y la evaluación pronóstica.
Pronóstico y factores que influyen en los resultados
El astrocitoma difuso presenta, en general, un pronóstico más favorable que los tumores astrocíticos de mayor grado, aunque los resultados varían ampliamente entre los pacientes.
Los factores pronósticos incluyen la edad del paciente, la extensión de la resección quirúrgica, la localización tumoral y el perfil molecular, en particular el estado mutacional de IDH. Es posible una supervivencia a largo plazo, pero es necesario un seguimiento continuo debido al riesgo de progresión o transformación.
Conclusión
El astrocitoma difuso es un tumor astrocítico infiltrativo con una evolución clínica variable, a menudo prolongada. Un diagnóstico preciso requiere la integración de datos histológicos y moleculares, y el manejo se individualiza en función de las características del tumor y de los factores propios del paciente.
Los avances continuos en la clasificación molecular y en la neuro-oncología siguen perfeccionando los criterios diagnósticos y orientando las estrategias terapéuticas, favoreciendo una atención más precisa y personalizada.
La revisión médica de este artículo ha sido realizada por el equipo de Neuro-oncology Institute.
Fecha de la última actualización: 6 de enero de 2026
Neuro-Oncology Institute, Barcelona